
Министерство образования Республики Беларусь
Управление образования Гродненского райисполкома
Государственное учреждение образования
Гожская средняя школа


Основная функция маски заключается в барьерной задержке капель влаги, которые образуются при кашле и чихании, и в которых могут находиться во взвешенном состоянии микроорганизмы (вирусы, бактерии и др.).
Правильное применение масок может в определенной степени ограничить распространение микроорганизмов.
Использование масок эффективно только в сочетании с другими методами профилактики (минимизация контактов, гигиена рук, дезинфекция предметов).
Алгоритм использования маски одноразового использования.
Алгоритм использования маски многоразового использования.
1. Обработать руки спиртосодержащим средством или вымыть с мылом.
2. Удерживая маску за завязки или резинки вплотную поднести к лицу и фиксировать завязками (резинками) в положении, когда полностью прикрыта нижняя часть лица – и рот, и нос.
3. Проверить, чтобы маска плотно прилегала к лицу.
4. Снять изделие, удерживая за завязки (резинку) сзади, не прикасаясь к передней части маски.
5. Поместить снятую маску в пакет, герметично закрыть, хранить до стирки.
*В домашних условиях маску необходимо стирать, используя мыло (моющее средство), отдельно от других вещей. После стирки маску можно обработать паром с помощью утюга с функцией подачи пара или парогенератора. Затем прогладить горячим утюгом (без пара) для удаления влаги. Маска должна быть полностью сухая!
6. Вымыть руки с мылом или обработать спиртосодержащим средством.
7. При необходимости надеть чистую обработанную согласно п.6 маску, соблюдая этапы 1-3.
*в организациях, в т.ч. «закрытого типа», учреждениях, офисах и т.д. возможна организация централизованной стирки масок многоразовых
Общие правила для масок одноразового и многоразового использования.
Правило 1. Использовать маску не более двух часов.
Правило 2. Немедленно заменить маску в случае ее намокания (увлажнения), даже если прошло менее двух часов с момента использования.
Правило 3. Не касаться руками закрепленной маски.
Правило 4. Тщательно вымыть руки с мылом или обработать спиртосодержащим средством после прикосновения к используемой или использованной маске.
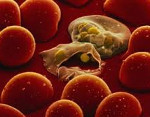 Малярия – трансмиссивная протозойная инфекция, вызываемая патогенными простейшими рода Plasmodium и характеризующаяся приступообразным, рецидивирующим течением. Специфическими симптомами малярии служат повторные приступы лихорадки, гепатоспленомегалия, анемия. В течении лихорадочных приступов у больных малярией четко прослеживаются сменяющие друг друга стадии озноба, жара и пота. Диагноз малярии подтверждается при обнаружении малярийного плазмодия в мазке или толстой капле крови, а также результатами серологической диагностики. Для этиотропной терапии малярии используются специальные противопротозойные препараты (хинин и его аналоги).
Малярия – трансмиссивная протозойная инфекция, вызываемая патогенными простейшими рода Plasmodium и характеризующаяся приступообразным, рецидивирующим течением. Специфическими симптомами малярии служат повторные приступы лихорадки, гепатоспленомегалия, анемия. В течении лихорадочных приступов у больных малярией четко прослеживаются сменяющие друг друга стадии озноба, жара и пота. Диагноз малярии подтверждается при обнаружении малярийного плазмодия в мазке или толстой капле крови, а также результатами серологической диагностики. Для этиотропной терапии малярии используются специальные противопротозойные препараты (хинин и его аналоги).
Малярия (перемежающаяся лихорадка, болотная лихорадка) – группа паразитарных заболеваний человека, возбудителями которых выступают различные виды малярийного плазмодия, поражающего преимущественно эритроциты крови и ретикулоэндотелиальную систему. Малярия протекает с лихорадочными пароксизмами, гепатолиенальным и анемическим синдромом. Малярия широко распространена в странах Экваториальной Африки, Юго-Восточной Азии, Океании, Центральной и Южной Америки. Ежегодно в мире регистрируется 350-500 млн. новых инвазий и порядка 1,3-3 млн. летальных исходов от малярии. Высокая заболеваемость малярией в мире объясняется развитием резистентности плазмодиев к специфической терапии, а переносчиков протозойной инфекции – к действию инсектицидов. В связи с увеличением миграционных и туристических потоков завозные случаи малярии все чаще встречаются на территории Европы, в т. ч. в России.
Малярию вызывают паразитические простейшие, принадлежащие к классу споровиков, роду Plasmodium (малярийные плазмодии). Заболевание человека вызывают 4 вида плазмодиев: P. Vivax (возбудитель трехдневной малярии), P. Malariae (возбудитель четырехдневной малярии), P.falciparum (возбудитель тропической малярии) и P. Ovale (возбудитель овале-малярии, сходной с трехдневной).
Малярийные плазмодии проходят сложный жизненный цикл, включающий бесполое развитие (шизогонию) в организме промежуточного хозяина - человека и половое развитие (спорогонию) в организме главного хозяина - самок комаров Anopheles. Инфицирование комаров происходит при укусах человека, больного малярией или паразитоносителя. При кровососании в желудок комара попадают мужские и женские половые клетки плазмодиев (микро-и макрогаметоциты); здесь происходит их оплодотворение с образованием зиготы, а затем ооцисты. В результате многократного деления ооциста превращается в инвазионные формы плазмодиев - спорозоиты, которые проникают в слюнные железы комара и могут там находиться в течение 2-х месяцев.
Инфицирование человека происходит при укусе инвазированной самкой комара, со слюной которой в кровь промежуточного хозяина проникают спорозоиты. В организме человека возбудитель малярии проходит тканевую и эритроцитарную фазы своего бесполого развития. Тканевая фаза (экзоэритроцитарная шизогония) протекает в гепатоцитах и тканевых макрофагах, где спорозоиты последовательно трансформируются в тканевые трофозоиты, шизонты и мерозоиты. По окончании этой фазы мерозоиты проникают в эритроциты крови, где протекает эритроцитарная фаза шизогонии. В клетках крови мерозоиты превращается в трофозоиты, а затем в шизонты, из которых в результате деления вновь образуются мерозоиты. В конце такого цикла эритроциты разрушаются, а высвободившиеся мерозоиты внедряются в новые эритроциты, где цикл превращений повторяется вновь. В результате 3-4-х эритроцитарных циклов, образуются гаметоциты – незрелые мужские и женские половые клетки, дальнейшее (половое) развитие которых протекает в организме самки комара Anopheles.
Учитывая особенности развития плазмодия, становится очевидным, что основным путем передачи малярии от человека человеку является трансмиссивный, реализуемый посредством укусов самками комара рода Anopheles. Вместе с тем, возможна трансплацентарная передача инфекции во время беременности, а также парентеральное заражение при переливании донорской крови, взятой от паразитоносителей. В эндемических очагах к малярии в большей степени восприимчивы дети и приезжие. Пик заболеваемости малярией совпадает с сезоном активности комаров и приходится на летне-осеннее время.
Пароксизмальный характер лихорадочных приступов при малярии связан с эритроцитарной фазой развития малярийного плазмодия. Развитие лихорадки совпадает с распадом эритроцитов, высвобождением в кровь мерозоитов и продуктов их обмена. Чужеродные для организма субстанции оказывают общетоксическое воздействие, вызывая пирогенную реакцию, а также гиперплазию лимфоидных и ретикулоэндотелиальных элементов печени и селезенки, приводя к увеличению этих органов. Гемолитическая анемия при малярии является следствием распада эритроцитов.
В течении малярии выделяют инкубационный период, период первичных острых проявлений, вторичный латентный период и период рецидивов. Инкубационный период при трехдневной малярии и овале-малярии длится 1-3 недели, при четырехдневной - 2-5 недель, при тропической - около 2-х недель. Типичными клиническими синдромами для всех форм малярии служат лихорадочный, гепатолиенальный и анемический.
Заболевание может начинаться остро или с непродолжительных продромальных явлений - недомогания, субфебрилитета, головной боли. В течение первых дней лихорадка носит ремиттирующий характер, в дальнейшем становится интермиттирующей. Типичный пароксизм малярии развивается на 3-5-й сутки и характеризуется последовательной сменой фаз: озноба, жара и пота. Приступ начинается обычно в первой половине дня с потрясающего озноба и нарастания температуры тела, которые вынуждают больного лечь в постель. В эту фазу отмечается тошнота, головные и мышечные боли. Кожа становится бледной, «гусиной», конечности холодными; появляется акроцианоз.
Через 1-2 часа фаза озноба сменяется жаром, что совпадает с повышением температуры тела до 40-41 °С. Возникают гиперемия, гипертермия, сухость кожи, инъекция склер, жажда, увеличение печени и селезенки. Может отмечаться возбуждение, бред, судороги, потеря сознания. На высоком уровне температура может удерживаться до 5-8 и более часов, после чего происходит профузное потоотделение, резкое снижение температуры тела до нормального уровня, что знаменует собой окончание приступа лихорадки при малярии. При трехдневной малярии приступы повторяются каждый 3-й день, при четырехдневной – каждый 4-й день и т. д. К 2-3-й неделе развивается гемолитическая анемия, появляется субиктеричность кожи и склер при нормальной окраске мочи и кала.
Своевременное лечение позволяет остановить развитие малярии после 1-2 приступов. Без специфической терапии продолжительность трехдневной малярии составляет около 2 лет, тропической - около 1 года, овале-малярии - 3-4 года. В этом случае после 10-14 пароксизмов инфекция переходит в латентную стадию, которая может длиться от нескольких недель до 1 года и дольше. Обычно через 2-3 месяца видимого благополучия развиваются ранние рецидивы малярии, которые протекают так же, как острые проявления болезни. Поздние рецидивы возникают через 5-9 месяцев - в этот период приступы имеют более легкое течение.
Тяжелыми, порой жизнеугрожающими осложнениями малярии могут служить малярийная кома, малярийный алгид, разрыв селезенки, отек мозга, ОПН, ДВС-синдром, психические нарушения. Малярийной комой чаще всего осложняется течение тропической малярии. Развитие комы связано с нарушениями микроциркуляции головного мозга в результате образования паразитарных тромбов, состоящих из эритроцитов, зараженных шизонтами. В течении малярийной комы выделяют периоды сомноленции (сонливость, адинамия), сопора (резкая заторможенность, снижение рефлексов) и глубокой комы (отсутствие сознания и рефлексов). Летальный исход при возникновении данного осложнения наступает в 96-98% случаев.
Малярийный алгид сопровождается развитием коллаптоидного состояния с артериальной гипотонией, нитевидным пульсом, гипотермией, снижением сухожильных рефлексов, бледностью кожных покровов, холодным потом. Нередко возникают поносы и явления дегидратации. Признаки разрыва селезенки при малярии возникают спонтанно и включают в себя кинжальную боль в животе с иррадиацией в левое плечо и лопатку, резкую бледность, холодный пот, снижение АД, тахикардию, нитевидный пульс. По данным УЗИ выявляется свободная жидкость в брюшной полости. При отсутствии экстренного оперативного вмешательства быстро наступает смерть от острой кровопотери и гиповолемического шока.
Отек мозга развивается при злокачественной, молниеносной форме трехдневной малярии, чаще у детей-дошкольников и подростков. Возникает на высоте лихорадочного пароксизма и характеризуется сильной головной болью, судорогами с потерей сознания, выделением пены изо рта и скорой гибелью пациента. Развитие острой почечной недостаточности при малярии связано с массивным внутрисосудистым гемолизом эритроцитов, нарушением почечного кровообращения, интенсивной гемоглобинурией. Обычно является исходом гемоглобинурийной лихорадки. Специфическим осложнением тропической малярии выступают психические расстройства, включающие в себя психомоторное возбуждение, бред, галлюцинации и т. д.
Фундамент клинической диагностики малярии составляет триада признаков: приступообразная интермиттирующая лихорадка, повторяющаяся каждые 48 или 72 часов, гепатоспленомегалия, гемолитическая анемия. Одновременно выясняется факт посещения больным эндемичных регионов, перенесенных гемотрансфузий и парентеральных вмешательств в течение последних 2-3-х месяцев.
Специфическим лабораторным методом диагностики малярии служит микроскопия толстой капли крови, позволяющая обнаружить наличие и количество паразитов. Качественную идентификацию вида плазмодия и стадию шизогонии проводят путем исследования на малярийный плазмодий мазка крови. Забор крови лучше производить на высоте лихорадочного приступа. Вспомогательную роль в выявлении малярии играют серологические методы – РИФ, РФА, РНГА. В плане дифференциальной диагностике наибольшее значение имеет исключение у лихорадящего больного бруцеллеза, возвратного тифа, лейшманиоза, сепсиса, туберкулеза, менингоэнцефалита, гемолитической желтухи, цирроза печени, лейкоза и др.
Больные с подозрением на малярию госпитализируются в инфекционный стационар с назначением строгого постельного режима, обильного питья, инфузионной терапии, общеукрепляющего и симптоматического лечения. При необходимости больным проводится гемосорбция и гемодиализ.
Первоначально для специфической химиотерапии малярии использовался хинин, выделенный из коры хинного дерева. В настоящее время создано большое количество синтетических препаратов, однако из-за быстрого развития резистентности паразитов к синтетическим лекарствам, хинин до сих пор не утратил своей актуальности. В зависимости от оказываемого действия противомалярийные препараты делятся на тканевые шизонтоциды, воздействующие на тканевые формы малярийного плазмодия (хиноцид, примахин) и гематоциды, воздействующие на эритоцитарные формы возбудителя (хлорохин, пириметамин, мепакрин, хинин и др.). Они назначаются в различных сочетаниях и по определенной схеме в зависимости от формы и тяжести течения малярии. Так, при трехдневной малярии обычно проводится 3-дневный курс лечения хлорохином, затем 10-дневный прием примахина или хиноцида для уничтожения тканевых форм паразита. Возможны и другие схемы противомалярийной терапии.
Своевременная и правильная терапия малярии приводит к быстрому купированию клинических проявлений. Летальные исходы при проведении лечения возникают примерно в 1% случаев, как правило, при осложненных формах тропической малярии.
Профилактика малярии проводится в двух направлениях: уничтожение комаров-переносчиков возбудителей и индивидуальная защита. Первое направление включает обработку территорий инсектицидами. Второе - использование средств индивидуальной защиты (кремов, лосьонов, противомоскитных сеток), проведение специфической химиопрофилактики лицам, совершающим поездки в районы, неблагополучные по малярии. С целью раннего выявления больных и паразитоносителей всем пациентам с лихорадкой неясного генеза должна проводиться микроскопия крови на малярию.

Микроспория – это микотическое заболевание кожи, волос и ногтевых пластин. Возбудителем микроспории является кератинофильный плесневый грибок рода Microsporum, который паразитирует в ороговевших субстратах. На сто тысяч человек приходятся около 50-70 случаев болезни. Микроспория имеет сезонный характер. Ее инкубационный период составляет 4-6 недель и заканчивается появлением на коже красного и отечного пятна. В дальнейшем появляются новые элементы, имеющие типичную форму колец. Установить диагноз микроспории помогает дерматоскопическое и люминесцентное исследование, выявление нитей мицелия в соскобе с гладкой кожи. Лечение сводится к местному и общему применению антимикотических препаратов.
Микроспория – это микотическое заболевание кожи, волос и ногтевых пластин. Возбудителем микроспории является кератинофильный плесневый грибок рода Microsporum, который паразитирует в ороговевших субстратах. На сто тысяч человек приходятся около 50-70 случаев болезни. Микроспория носит сезонный характер, и большинство случаев заболевания приходится на конец лета и начало осени, это связано с выведением потомства у кошек и других животных.
Поскольку возбудитель микроспории широко распространен в природе, то инфицирование возможно повсеместно, но в регионах с жарким и влажным климатом микроспорию диагностируют чаще. Передается инфекция контактным путем или же через предметы, обсемененные спорами грибка. Дети в возрасте 5-10 лет чаще болеют микроспорией, при этом среди мальчиков заболеваемость в пять раз выше, чем среди девочек. Взрослые редко болеют микроспорией, в случае же заражения болезнь практически всегда самоизлечивается благодаря наличию органических кислот в волосе, которые подавляют рост мицелия.
Входными воротами для возбудителя микроспории являются микротравмы кожи; сухость, наличие потертостей и омозолелостей тоже повышают вероятность инфицирования, так как здоровая кожа без повреждений не доступна для инокуляции грибка. Вирулентность микроспории низкая, а потому при своевременном мытье рук даже обсемененных спорами, заболевание не наступает. Частые контакты с землей, дикими животными, потливость рук и нарушения химического состава секрета потовых и сальных желез повышают вероятность возникновения микроспории. В почве споры возбудителя микроспории сохраняются от одного до трех месяцев.
При внедрении гриб начинает размножаться и поражает волосяной фолликул, после чего инфекция распространяется на весь волос, что приводит к разрушению кутикулы волоса, между чешуйками которой и скапливаются споры гриба. В результате мицелий микроспории полностью окружает волос, плотно заполняет луковицу и формирует вокруг волоса чехол.
 Микроспория, вызванная антропофильным типом грибка, имеет инкубационный период от 4-х до 6-ти недель, после чего на гладкой коже появляется отечное красное пятно, возвышающееся над поверхностью, оно имеет четкие очертания и постепенно увеличивается в размере. Далее очаги поражения выглядят как ярко выраженные кольца, которые состоят из узелков, пузырьков и корочек. Кольца обычно вписаны одно в другое или пересекаются, иногда имеют тенденцию к слиянию. Диаметр колец при микроспории колеблется от 0,5 до 3 см, а их количество редко достигает пяти.
Микроспория, вызванная антропофильным типом грибка, имеет инкубационный период от 4-х до 6-ти недель, после чего на гладкой коже появляется отечное красное пятно, возвышающееся над поверхностью, оно имеет четкие очертания и постепенно увеличивается в размере. Далее очаги поражения выглядят как ярко выраженные кольца, которые состоят из узелков, пузырьков и корочек. Кольца обычно вписаны одно в другое или пересекаются, иногда имеют тенденцию к слиянию. Диаметр колец при микроспории колеблется от 0,5 до 3 см, а их количество редко достигает пяти.
У детей и молодых женщин при микроспории возможна ярко выраженная воспалительная реакция и небольшое шелушение очагов поражения. У пациентов, которые склонны к атопическим дерматитам, микроспорию не удается своевременно диагностировать, так как грибок нередко маскируется под проявления дерматита, а терапия гормональными препаратами лишь усиливает симптоматику и провоцирует дальнейшее распространение микроспории.
Микроспория волосистой части головы встречается у детей в возрасте от 5 до 12 лет, и к моменту полового созревания бесследно проходит. Это феномен связан с изменением химического состава кожного сала и появления в нем и в составе волоса органических кислот, которые губительны для грибка. У детей с рыжими волосами микроспория практически не встречается.
 Очаги поражения располагаются на макушке, на теменной и височных областях, обычно микроспория кожи головы проявляется в виде 1-2 крупных очагов до 5 см в диаметре с отсевами по бокам более мелких. На месте поражения возникает шелушащейся участок, так как сначала грибок поражает только устья волосяных луковиц. При внимательном осмотре можно заметить белые кольцевидные чешуйки, которые окружают волос как манжетка. Через неделю микроспория распространяется и на волосы, они становятся ломкими и хрупкими. Волосы обламываются на расстоянии 4-6 мм от кожи головы, и участок поражения выглядит как постриженный. Пеньки волос покрыты спорами гриба и кажутся припорошенными пудрой серовато-белого цвета. При поражении микроспорией приглаженные волосы не восстанавливают свое изначальное положение, потому что теряют упругость и эластичность. Кожа головы при микроспории отечна, слегка гиперемирована, ее поверхность покрыта серовато-белыми чешуйками.
Очаги поражения располагаются на макушке, на теменной и височных областях, обычно микроспория кожи головы проявляется в виде 1-2 крупных очагов до 5 см в диаметре с отсевами по бокам более мелких. На месте поражения возникает шелушащейся участок, так как сначала грибок поражает только устья волосяных луковиц. При внимательном осмотре можно заметить белые кольцевидные чешуйки, которые окружают волос как манжетка. Через неделю микроспория распространяется и на волосы, они становятся ломкими и хрупкими. Волосы обламываются на расстоянии 4-6 мм от кожи головы, и участок поражения выглядит как постриженный. Пеньки волос покрыты спорами гриба и кажутся припорошенными пудрой серовато-белого цвета. При поражении микроспорией приглаженные волосы не восстанавливают свое изначальное положение, потому что теряют упругость и эластичность. Кожа головы при микроспории отечна, слегка гиперемирована, ее поверхность покрыта серовато-белыми чешуйками.
Нагноительная форма микроспории клинически проявляется мягкими по консистенции узлами, которые расположены на синюшно-красной коже. Поверхность узлов покрыта многочисленными гнойничками. При надавливании на инфильтрат через отверстия выделяются капельки гноя. Нагноительные формы микроспории возникают при позднем обращении за медицинской помощью, нерациональной терапии и самолечении, а также при наличии серьезных сопутствующих заболеваний, которые снижают защитные свойства организма.
 Данных клинического осмотра и наличия в анамнезе контакта с животными достаточно, чтобы дерматолог мог заподозрить микроспорию. При дерматоскопии и микроскопии соскоба обнаруживается мицелий и характерные для микозов изменения волос и кожи. Но проявления микроспории и трихофитии при обычной микроскопии идентичны, посредством этого лабораторного исследования можно лишь подтвердить наличие грибкового заболевания, но не установить точный диагноз.
Данных клинического осмотра и наличия в анамнезе контакта с животными достаточно, чтобы дерматолог мог заподозрить микроспорию. При дерматоскопии и микроскопии соскоба обнаруживается мицелий и характерные для микозов изменения волос и кожи. Но проявления микроспории и трихофитии при обычной микроскопии идентичны, посредством этого лабораторного исследования можно лишь подтвердить наличие грибкового заболевания, но не установить точный диагноз.
Культуральная диагностика микроспории путем посева с последующим выявлением возбудителя более информативна, но требует больше времени, хотя с ее помощью можно установить не только вид, но и род грибка, а также подобрать максимально эффективные препараты для лечения. Люминесцентное исследование позволяет быстро осмотреть как больного микроспорией, так и контактных лиц. Мицелий грибка светится зеленым свечением, но причина этого феномена не изучена. На ранних стадиях микроспории свечение может отсутствовать, так как волосы еще не достаточно поражены. Однако, при удалении волоса и последующем исследовании в корневой части свечение наблюдается даже в конце инкубационного периода. Люминесцентный метод позволяет выявить возбудителя микроспории у больного и контактировавших с ним, а также оценить результативность терапии.
В лечении микроспории в зависимости от тяжести поражения применяют местную и общую противогрибковую терапию. Местно применяют кремы, мази и эмульсии с противогрибковыми препаратами - тербинафин и другие, в зависимости от возраста пациента и от физиологического состояния. Следует учитывать, что некоторые противогрибковые препараты даже местного применения при беременности и в период лактации нужно использовать с осторожностью. Мази и спреи нового поколения, применяющиеся для обработки очагов микроспории, не оставляют на коже и одежде жирных пятен, что позволят пациентам чувствовать себя комфортно во время лечения.
Если имеется ярко выраженная воспалительная реакция, то применяют комбинированные препараты, которые содержат противогрибковые и гормональные компоненты. Чередование аппликаций с мазями и обработка йодными растворами, если нет поражения кожи, оказывает хороший терапевтический эффект. Микроспория, осложненная вторичной инфекцией, хорошо поддается лечению мазью, в состав которой входят бетаметазон, гентамицин и клотримазол. При глубоких поражениях применяются препараты, содержащие диметилсульфоксид.
Профилактика микроспории заключается в регулярном осмотре детей в детских садах для выявления больных, в ограничении контактов с бродячими животными и в соблюдении личной гигиены. Приобретение домашних животных без осмотра ветеринара может привести к внутрисемейным вспышкам микроспории, что требует более внимательного подхода к их покупке.
Определение
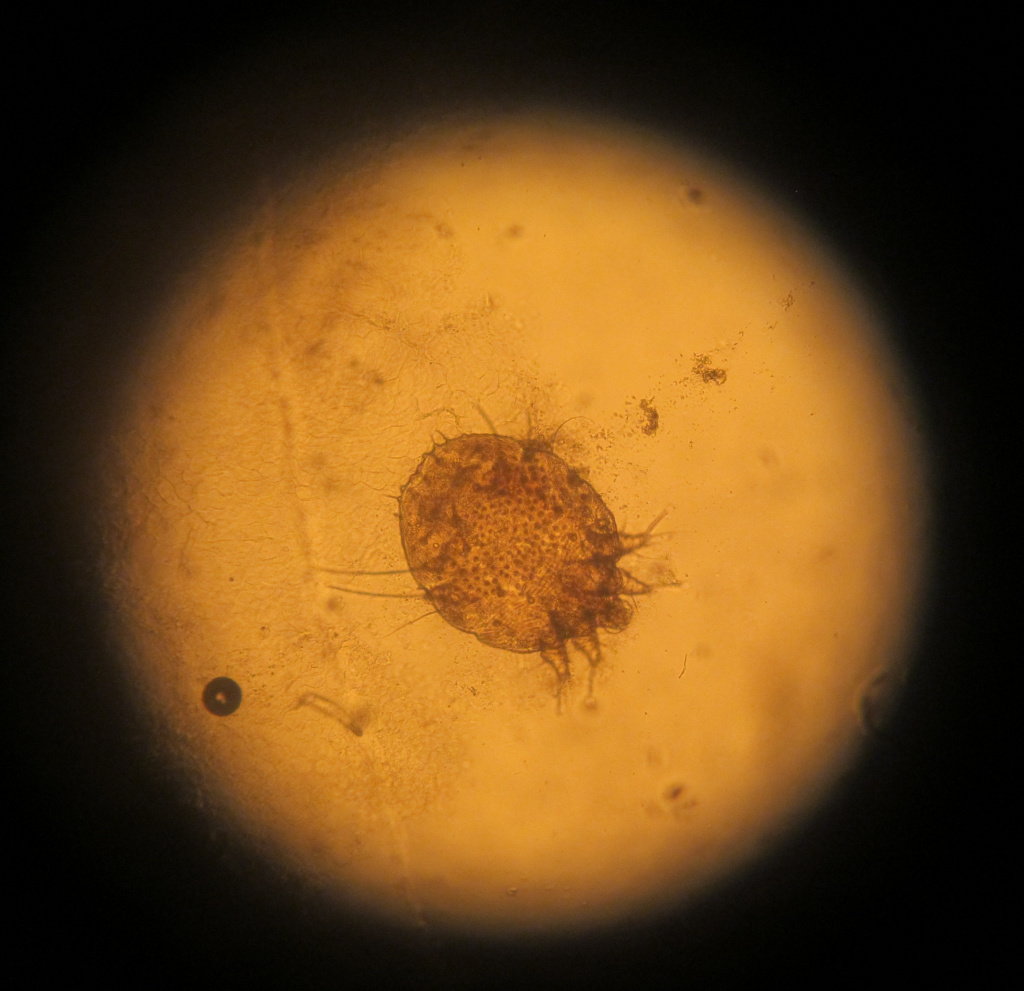
Чесотка – это одно из самых распространенных заразных паразитарных заболеваний кожи. Оно вызывается чесоточным клещом (зуднем), проявляется вечерним и ночным зудом, а также характерными изменениями на коже.
Причины появления чесотки
Причиной возникновения чесотки человека является чесоточный клещ Sarcoptes scabiei.
Заражение осуществляется самками или личинками клеща. Самки живут в коже, причем днем они не активны, а вечером и первую половину ночи они прогрызают чесоточные ходы, откладывают яйца, питаются и выделяют экскременты.
В группе риска оказываются люди, имеющие прямой тесный бытовой контакт вечером и ночью, - это члены одной семьи, люди, проживающие в одной комнате в общежитии, проходящие лечение в одной палате и т.д. Известны случаи заболевания чесоткой при непрямом бытовом контакте, например, при большом потоке людей в общественном душе, в бане.
Из яиц появляются личинки, которые выходят на поверхность и расползаются для последующего внедрения в кожу. Там они превращаются в половозрелых особей, снова выползают наружу, спариваются, самцы погибают, а самки вновь внедряются в эпидермис для продолжения цикла и откладывания яиц.
Классификация заболевания
Выделяют типичную форму чесотки с наличием характерных ходов определенной локализации и несколько атипичных форм.
К атипичным формам относятся:
Симптомы чесотки
Наличие инкубационного периода (время от заражения до первых клинических проявлений) зависит от того, самка или личинка стала причиной заболевания. Если самка, то инкубационный период почти отсутствует, если личинка, то он составляет около двух недель, именно столько времени нужно для метаморфозы личинки во взрослую особь.
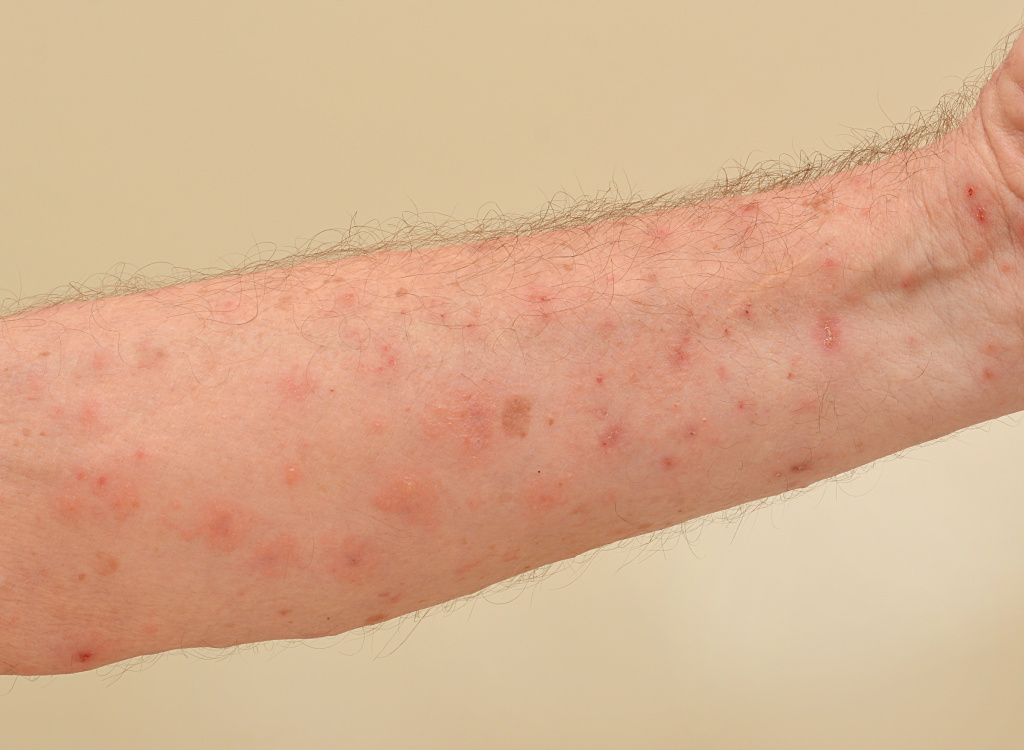
Главным признаком заражения является зуд, возникающий вечером и в первой половине ночи.
При типичной чесотке чесоточный ход выглядит как белесая полоса длиной 5–7 мм, возвышающаяся над кожей. Чаще ходы находятся в межпальцевых складках, в области лучезапястных и локтевых суставов, на сгибательных поверхностях, на переднебоковой поверхности живота, в подмышечных впадинах, у женщин вокруг сосков молочных желез, у мужчин в области гениталий.
У взрослых при типичной чесотке чесоточные ходы не обнаруживаются в верхней части спины, на лице, шее, волосистой части головы. Это объясняется наличием здесь большого числа сальных желез. Вырабатываемое ими кожное сало закрывает «вентиляционные шахты» чесоточных ходов, лишая самок клещей, личинки и яйца доступа воздуха.
Кроме того, на теле визуализируется множество маленьких, красных и плотных бугорков на местах волосяных фолликулов – фолликулярные папулы (именно там «проживают» личинки до созревания, чаще это переднебоковые поверхности туловища, внутренняя поверхность бедер, ягодицы); пузырьки с прозрачным содержимым – везикулы (на кистях, запястьях, стопах); пузырьки, наполненные гноем, – пустулы (при инфицировании везикул бактериями); расчесы; кровянистые корочки.
Особенностью течения чесотки у детей является большая распространенность по телу - чесоточные ходы можно обнаружить на лице, волосистой части головы, ладонях, подошвах стоп. У грудничков поражаются даже ногти. На коже много прозрачных пузырьков, могут быть мелкие красные бугорки с корочками.

У пожилых чесотка, наоборот, принимает стертое течение, чесоточных ходов мало, встречаются расчесы и кровянистые корочки.
Чесотка без ходов наблюдается при инфицировании личинками, больных беспокоит зуд из-за их внедрения, но чесоточные ходы отсутствуют – личинки не умеют их прогрызать. Длится такая форма заболевания около двух недель, пока личинки не превратятся во взрослых особей.
Чесотка «чистоплотных» характеризуется стертой клинической картиной и наблюдается у людей, часто принимающих ванну или душ и смывающих с тела большую часть клещей.
Скабиозная лимфоплазия характеризуется тем, что на ягодицах, животе, в подмышечных областях, на гениталиях у мужчин и молочных железах у женщин располагаются мелкие зудящие плотные узелки багрового цвета. Они могут сливаться в бляшки, на которых образуются сухие корочки. Сыпь остается на коже в течение 2–6 недель после лечения чесотки (что рассматривается как осложнение и объясняется усиленным ответом лимфоидной ткани).
Скабиозная эритродермия развивается у людей, заболевших чесоткой на фоне длительного приема гормональных препаратов (глюкокортикостероидов) и противоаллергических средств. Из-за приема этих лекарств у больных отсутствует зуд, они не расчесывают, а растирают кожу, что оставляет клещей невредимыми. Популяция бесконтрольно увеличивается, и клещи распространяются по всему телу, лицу, шее, волосистой части головы и верхней части спины. В типичных местах обнаруживается огромное количество чесоточных ходов. Кожа становится ярко-красной и сухой, на локтях и ягодицах сильно утолщается.
Норвежская чесотка – редкая форма заболевания, возникающая на фоне состояний, подавляющих иммунитет (приема цитостатиков, гормональных препаратов, у пациентов с синдромом приобретенного иммунодефицита и др.). Клиническая картина напоминает эритродермию, но с еще большим количеством клещей на теле. На месте покраснений образуются толстые (2–3 мм) серые или бурые корки, под которыми живут клещи. Поражается весь кожный покров, а также ногти, заболевание приобретает системный характер, увеличиваются лимфатические узлы, повышается температура тела.
Диагностика чесотки
Диагностика чесотки складывается из сбора анамнеза, осмотра тела пациента, установления факта контакта с больным чесоткой, а также обнаружения самого клеща, его яиц и личинок.
Чтобы увидеть чесоточный ход, кожу прокрашивают раствором йода или наносят минеральное масло и надавливают на кожу предметным стеклом – так происходит обескровливание нужного участка, и чесоточный ход становится четче. Еще один способ обнаружить чесоточный ход и самого клеща – разглядеть с помощью специального микроскопа методом дерматоскопии.
Кроме того, для обнаружения чесоточного клеща применяют молочную кислоту: каплю 40% раствора наносят на любой элемент сыпи (чесоточный ход, везикулу, папулу, корочку). Через 5 минут разрыхленный эпидермис соскабливают острой ложечкой до появления капиллярного кровотечения. Полученный материал переносят на предметное стекло в каплю раствора молочной кислоты и микроскопируют. Этот способ позволяет определить различные паразитарные элементы: самку, нимфу, личинки, яйца, фрагменты оболочек и т.п. Кроме того, обладая бактерицидными свойствами, молочная кислота препятствует развитию пиогенных осложнений в месте, где производился соскоб.
К каким врачам обращаться
Лечением пациентов с чесоткой занимается врач-дерматолог.
Лечение чесотки
Лечение чесотки преследует следующие цели:
Действие препаратов против чесотки направлено на уничтожение клещей. Они существуют в виде кремов, мазей, эмульсий, суспензий, аэрозолей и т.д.
По действующему веществу различают: производные бензилбензоата, препараты пермитрина, серы, пиперонилбутоксида и эсбиола.
В некоторых схемах лечения перед обработкой следует вымыться с мылом или обработать кожу размягчающими препаратами.
Осложнения
К осложнениям чесотки относят:
У детей чаще возникают гнойные осложнения и аллергический дерматит. У пожилых людей преобладают аллергические реакции.
Профилактика чесотки
Основной мерой профилактики заражения чесоткой является соблюдение правил личной гигиены, активное выявление и излечение больных.
Следует обеззаразить вещи, одежду, игрушки, мебель и другие предметы, с которыми контактировал больной человек. Для этого используют термические методы или специальные противоклещевые средства. Мягкие игрушки следует поместить в закрытый полиэтиленовый пакет на 3–5 дней.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Гельминтоз — серьёзная проблема во всём мире. Яйца и личинки червей-паразитов легко могут попасть в организм разными путями: через рот (с немытыми продуктами, некачественной рыбой или мясом), а в некоторых странах — при укусе насекомого или даже через кожу во время прогулок босиком. В статье разбираемся, какие виды гельминтоза встречаются в Беларуси и чем они опасны.
Гельминты, или глисты, — паразитарные черви, которые поражают животных, в том числе человека. Заселяясь в организм, они повреждают различные органы и нарушают обмен веществ. Заболевание, вызываемое гельминтами, называют гельминтозом.
Гельминтоз широко распространён в мире. Например, считается, что в Европе заражён каждый третий житель. На территории Российской Федерации ежегодно заболевают более 1,5 млн человек, большая часть из них — дети.
Всего известно более 280 видов гельминтов, которые могут паразитировать в организме человека. Однако широко распространены только 50 разновидностей червей, а на территории России встречаются всего около 20.
Гельминты относятся к паразитам, так как живут за счёт другого организма, который называется хозяином. В нём они подстраиваются под особенности его жизнедеятельности и получают уже готовые питательные вещества: например, кровь или те полезные элементы, которые поступают в кишечник в процессе переваривания.
Во время своего жизненного цикла черви-паразиты проходят три основные стадии развития: яйцо — личинка — зрелая особь. Они могут как формироваться внутри одного организма, так и сменять несколько разных. В этом случае говорят о промежуточных и конечных хозяевах паразитов. В теле промежуточного хозяина, как правило, происходит развитие из яйца до стадии личинки. И только потом она заселяется в организм конечного хозяина. При этом основным хозяином считается тот, в чьём организме обитает половозрелая форма паразита.
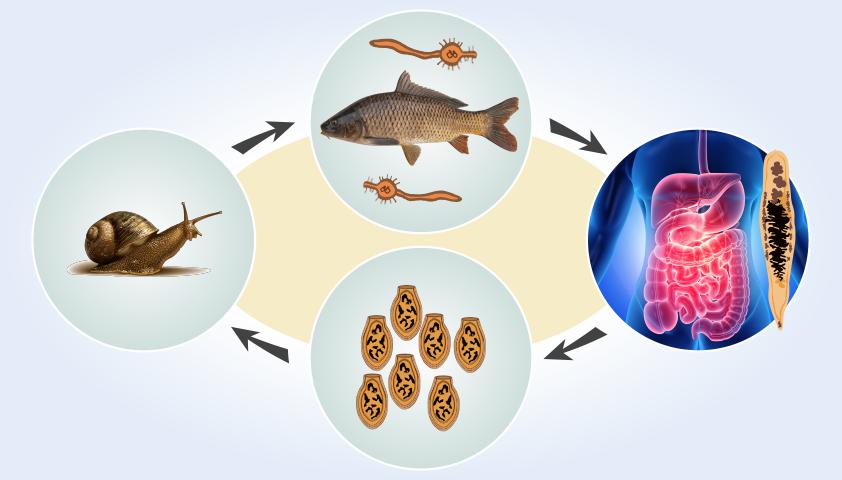
Гельминты бывают круглыми и плоскими. Круглые черви представлены нематодами. К плоским червям, или платигельминтам, относятся ленточные черви (цестоды) и сосальщики (трематоды).
Заражение человека гельминтами происходит при попадании яиц или личинок паразита в организм. Произойти это может несколькими способами.
Фекально-оральный механизм, то есть через рот:
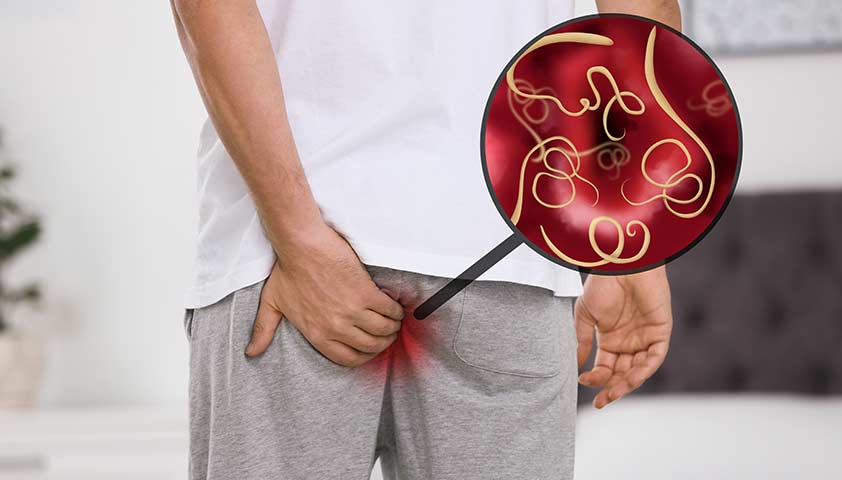
Контактный механизм, когда личинка внедряется через кожу или слизистые оболочки:
Трансмиссивный механизм: через кровь при укусе насекомого — переносчика паразита.
Несмотря на то что гельминты поражают различные органы, можно выделить общие симптомы гельминтоза, характерные для всех видов этого заболевания.
В острой фазе гельминтоза первые признаки появляются в большинстве случаев через 2–3 недели после заражения.
Характерные симптомы острой фазы гельминтоза:
Также во время острой фазы часто увеличивается печень и селезёнка.
В хронической фазе симптомы острой, как правило, стихают.
Возможные симптомы хронической фазы гельминтоза:
Специфические симптомы конкретного гельминтоза зависят от того, какой орган поражён, и от фазы болезни — острой или хронической. В большинстве случаев признаки заражения червями становятся заметны только после того, как черви вызовут серьёзные повреждения.
Гельминтоз часто обнаруживают случайно, во время профилактических обследований. Заподозрить заболевание по симптомам очень трудно, особенно с учётом того, что в большинстве случаев оно никак себя не проявляет.
Большое значение в диагностике гельминтоза имеет эпидемиологическая обстановка в регионе, в котором человек был или находится сейчас. Для разных территорий характерны определённые виды гельминтов.
При появлении симптомов гельминтоза или подозрении, что могло быть заражение, следует обратиться к терапевту или педиатру. При необходимости пациента могут направить к инфекционисту или паразитологу.
Специалист проведёт осмотр, уточнит эпидемиологический анамнез (был ли человек на территории, где распространён тот или иной гельминтоз, или контактировал ли с другими заражёнными людьми), а также назначит анализы, которые позволят подтвердить или исключить заболевание.
Заподозрить инфицирование гельминтами позволяют клинический и биохимический анализы крови.
Во время острого периода гельминтоза, как правило, повышается уровень лейкоцитов, в том числе эозинофилов, а также увеличивается скорость оседания эритроцитов (СОЭ) — один из маркеров воспаления. Также на воспаление может указывать повышенный уровень С-реактивного белка.